- solen.cz - Impetigo - diagnoosi ja hoito, Tohtori Táňa Pappová, PhD., Tohtori Andrea Kozárová, PhD., Dermatovenerologian osasto, Comeniuksen lääketieteellinen tiedekunta Martinissa, Comeniuksen yliopisto Bratislavassa ja Martinin yliopistollinen sairaala.
- solen.cz - Impetigo vulgaris, MUDr. Stanislava Polášková Lasten ihopoliklinikka, eläinlääketieteellisen ja farmaseuttisen yliopistollisen sairaalan ihogenerologian klinikka, Praha.
- prolekare.cz - Infekce kůže a měkkých tkání, Autoři: R. Gürlich 1; V. Adámková 2; J. Ulrych 3; H. Brodská 4; V. Janík 5; J. Lindner 6; E. Havel 7, Působiště autorů: Chirurgická klinika FNKV a 3. LF Univerzity Karlovy přednosta: prof. MUDr. R. Gürlich, CSc. 1; Klinická mikrobiologie a ATB centrum VFN Praha a 1. LF Univerzity Karlovy primář: MUDr. V. Adámková 2; I. chirurgická klinika VFN a 1. LF Univerzity Karlovy přednosta: prof. MUDr. Z. Krška, CSc. 3; Ústav lékařské biochemie a laboratorní diagnostiky přednosta: prof. MUDr. T. Zima, DrSc. 4; Radiodiagnostická klinika FNKV a 3. LF Univerzity Karlovy zastupující přednosta: MUDr. L. Večeřová 5; II. chirurgická klinika kardiovaskulární chirurgie VFN v Praze a 1. LF Univerzity Karlovy přednosta: prof. MUDr. J. Lindner, CSc. 6; Chirurgická klinika FNHK a LF HK přednosta: MUDr. M. Leško, Ph. D 7
- prolekare.cz - Iho- ja pehmytkudosinfektioiden entsyymihoito, Kirjoittajat.
- praktickelekarenstvi.cz - Lasten yleisimmät bakteeri-infektiot, Štěpánka Čapková, Lasten ihotautien osasto, Motolin yliopistollinen sairaala, Praha.
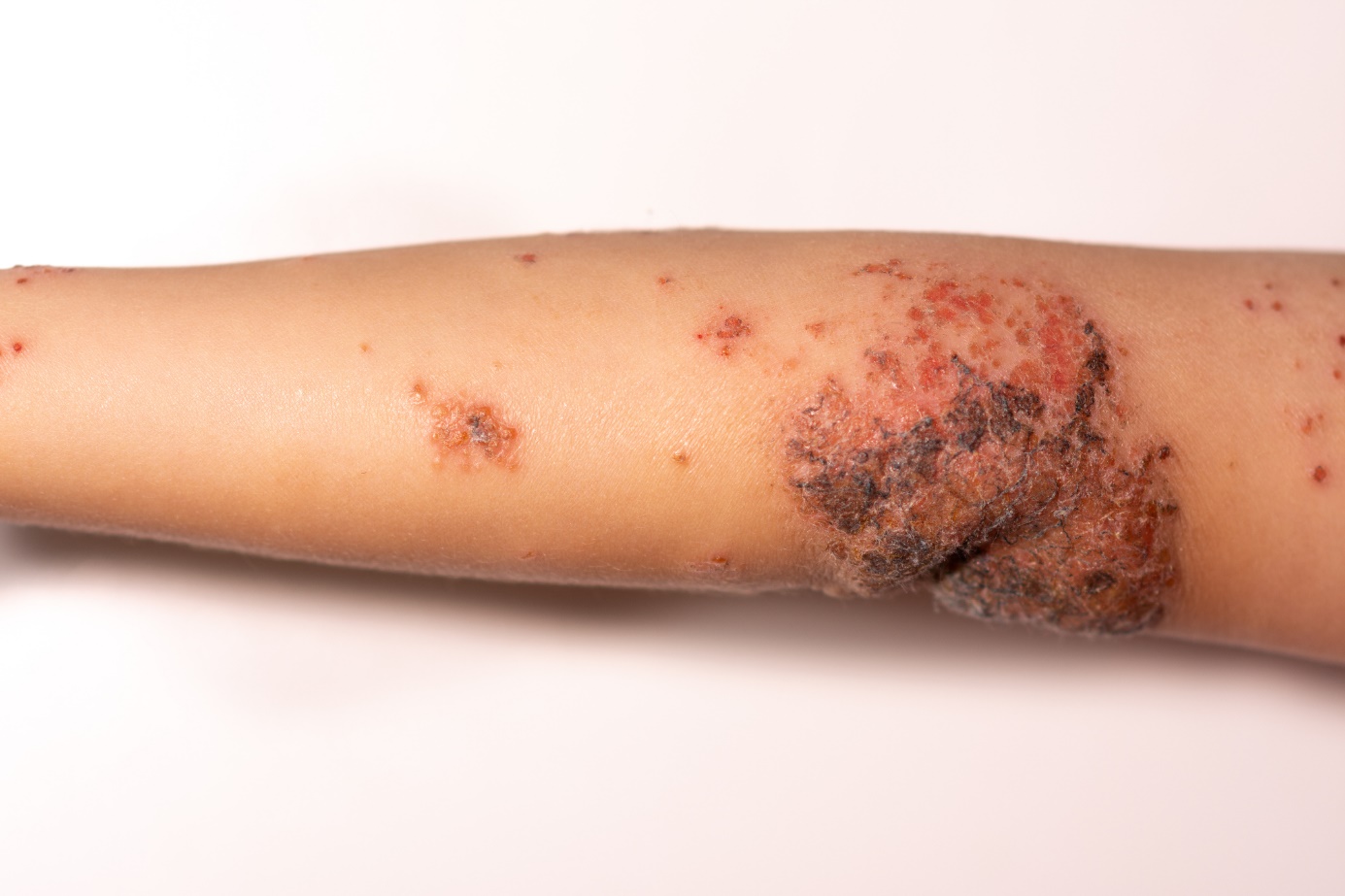
Mikä on märkärupi, mitä oireita sillä on? Tarttuvuus ja tarttuvuus lapsilla?

Kuvan lähde: Getty images
Yleisimmät oireet
- Kuume
- Haavauma
- Arvet
- Ihon kostuminen
- Rakkulat
- Buds
- Kutiseva iho
- Ahdistus
- Punoittava iho
- Suurentuneet imusolmukkeet
Näytä lisää oireita ᐯ
Impetigon hoito: Paikallinen voide, systeemiset lääkkeet ja antibiootit.
Näytä lisääImpetigo jota hoitaa
Muut nimet
Bakteeriperäinen ihotulehdus, impetigo contagiosa, kouluhaavaumat.